Schutz vor dem Drehtüreffekt
Jede dritte Krankenhaus-Einweisung von im Pflegeheim lebenden Menschen wäre vermeidbar. Ergebnisse eines Innovationsfonds-Projektes zeigen, welche Erkrankungen zu unnötigen Klinikaufnahmen führen können. Aus diesen Erkenntnissen lassen sich Handlungsempfehlungen für die Versorgung ableiten, die Dr. Maria Paula Valk-Draad und Prof. Dr. Sabine Bohnet-Joschko erläutern.
Demenz, Diabetes, Bluthochdruck oder Herzinsuffizienz: Bewohnerinnen und Bewohner von Pflegeheimen leiden meist unter mehreren chronischen Erkrankungen mit einem komplexen Versorgungs- und Betreuungsbedarf. Bei einer Verschlechterung ihres Zustands werden sie aus unterschiedlichen Gründen häufig ins Krankenhaus eingewiesen.
Die Einweisung von Pflegeheimbewohnern ins Krankenhaus ist jedoch stets mit besonderen Risiken verbunden. Insofern besteht große Einigkeit bei allen an der Versorgung dieser vulnerablen Gruppe beteiligten Gesundheitsprofessionen, dass die aktuell hohe Zahl der Krankenhauseinweisungen aus dem Pflegeheim reduziert werden sollte.
Rund 35 Prozent aller Hospitalisierungen – in Deutschland jährlich fast 220.000 Krankenhausfälle – ließen sich unter besseren Versorgungsbedingungen und bei höherer Versorgungsqualität vermeiden. Insgesamt sind diese vermeidbaren Klinikbehandlungen mit Ausgaben in Höhe von rund 768 Millionen Euro verbunden. Das geht aus Ergebnissen des Innovationsfonds-Projektes „Bedarfsgerechte Versorgung von Pflegeheimbewohnern durch Reduktion Pflegeheim-sensitiver Krankenhausfälle“ (PSK-Projekt; Förderkennzeichen 01VSF18026) hervor. Eine konsensvaldierte Liste der Pflegeheim-sensitiven Krankenhausfälle unterstützt die patientenorientierte Versorgung bei akuten Erkrankungen im Pflegeheim (siehe Tabelle „Klinik-Einweisung von Heimbewohnern: Augen auf bei diesen Diagnosen“).
Heimbewohner leiden unter Post Hospital Syndrome.
Für Pflegebedürftige birgt die Einweisung ins Krankenhaus besondere Risiken. So kommt es bei der Überleitung aus dem Pflegeheim ins Krankenhaus und zurück immer wieder zu Fehlern in Zusammenhang mit der Medikation, etwa durch Umstellung von Arzneimitteln, durch falsche Medikamentengabe oder durch Über- beziehungsweise Unterdosierung. Krankenhäuser sind in der Regel nicht auf pflegebedürftige Patientinnen und Patienten eingestellt. Sie können die pflegerische Versorgung nicht in gleichem Umfang wie im Pflegeheim gewährleisten. Daher kommt es bei Heimbewohnern nach einem Krankenhausaufenthalt häufig zu einer Verschlechterung des Allgemeinzustandes – auch als Post Hospital Syndrome bekannt. Vor allem kognitiv eingeschränkte Menschen leiden in der neuen Umgebung oft unter Orientierungsverlust und/oder Transferstress. Ihnen fehlen die gewohnte Umgebung und die bekannten Gesichter. Auch ist die Hospitalisierung für sie mit zusätzlichen Infektionsrisiken durch Krankenhauskeime verbunden.
Projekt wertet Kassendaten aus.
Wenn die Zahl der Krankenhauseinweisungen aus dem Pflegeheim reduziert werden soll, stellt sich zunächst die Frage, welche akuten Erkrankungen unter guten pflegerischen Voraussetzungen im Pflegeheim behandelt werden könnten. Bei diesen Diagnosen wären Einweisungen jedenfalls teilweise vermeidbar. Sie werden als Pflegeheim-sensitive Krankenhausfälle bezeichnet.
Die Hospitalisierung ist mit zusätzlichen Infektionsrisiken durch Krankenhauskeime verbunden.
Das vom Innovationsfonds geförderte PSK-Projekt hatte die Identifizierung solcher Diagnosen und vorbeugender Maßnahmen zum Ziel. Im PSK-Projekt wurden zuerst die häufigsten Anlässe für die Behandlung von Pflegeheimpatienten im Krankenhaus mit ihren durchschnittlichen Kosten pro Fall ermittelt. Dazu haben die Forscherinnen und Forscher Krankenhaus-Abrechnungsdaten der Versicherten von sechs Krankenkassen in Deutschland, darunter die AOK, ausgewertet. Dabei haben sie insgesamt 117 Krankenhaus-Entlassungsdiagnosen berücksichtigt, die ausreichend häufig unter Pflegeheim-Bewohnenden auftraten.
Expertengremium erarbeitet PSK-Diagnosen-Katalog.
In einem zweiten Schritt schätzte ein über 100-köpfiges Expertengremium aus niedergelassenen und in Kliniken tätigen Ärzten, Pflegepersonal und Wissenschaftlern verschiedener Fachrichtungen das Vermeidungspotenzial dieser häufigen Diagnosen ein. Dabei wurde der Anteil der Fälle, die unter guten Versorgungsbedingungen potenziell im Pflegeheim hätten behandelt werden können, in mehreren Einschätzungsrunden (modifiziertes Delphi-Verfahren) ermittelt.
Als Pflegeheim-sensitive Krankenhausfälle identifizierte das Expertengremium Diagnosen mit einem Vermeidungspotenzial von mindestens 70 Prozent. Anschließend haben die Forschenden des PSK-Projektes gemeinsam mit Expertinnen und Experten aus allen an der Versorgung von Pflegeheimbewohnern beteiligten Sektoren in einem abschließenden Workshop solche Diagnosen als Pflegeheim-sensitive Krankenhausfälle konsentiert. Bei der Konsentierung der PSK haben die Expertinnen und Experten sowohl die Besonderheiten der Gruppe der Pflegeheimbewohner im Hinblick auf alters- und gesundheitsbedingte Einschränkungen als auch das Versorgungssetting im Pflegeheim berücksichtigt.
Versorgungsbedingungen und -qualität verbessern.
Auf Basis eines Workshops und von Gutachten aus den Bereichen der Allgemeinmedizin, Geriatrie, Pflegewissenschaft, Pharmakologie, Gesundheitssystemforschung sowie Rechtswissenschaft haben die am PSK-Projekt beteiligten Wissenschaftler Maßnahmen sowie strukturelle Veränderungen benannt, die eine gute Versorgung im Pflegeheim ermöglichen und damit das Potenzial haben, Krankenhauseinweisungen zu vermeiden.
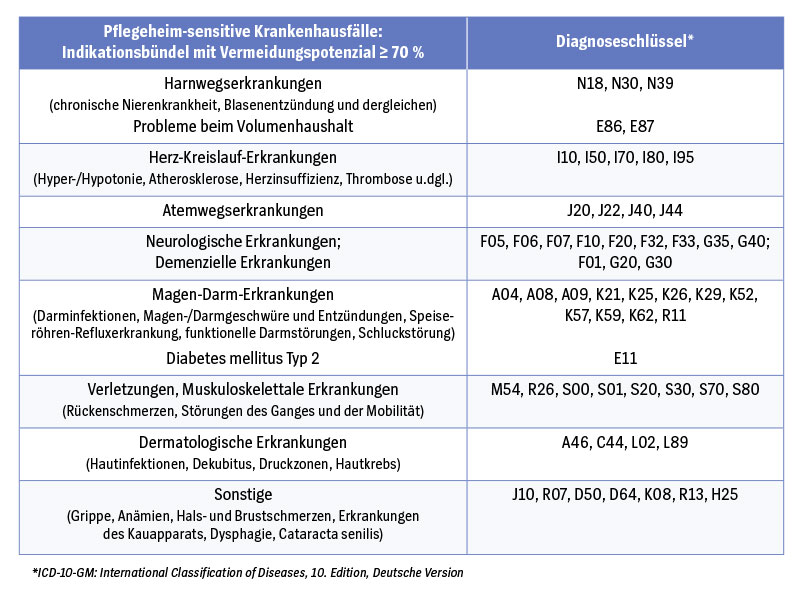
Bei Heimbewohnern mit einer Harnwegsentzündung ließe sich ein Klinikaufenthalt häufig vermeiden. Harnwegserkrankungen stehen daher auf der Liste der sogenannten Pflegeheim-sensitiven Krankenhausfälle (PSK). Ein Expertengremium in einem vom Innovationsfonds geförderten Projekt hat den Katalog auf Basis von Krankenkassen-Daten erstellt. Eine Diagnose gilt als Pflegeheim-sensitiv, wenn mindestens 70 Prozent aller Fälle mit dieser Diagnose im Pflegeheim behandelt werden könnten. Voraussetzung dafür ist die Umsetzung von Maßnahmen zur Verbesserung der Versorgung.
Quelle: Bohnet-Joschko et al. 2022, Valk-Draad et al. 2023
Die Vielzahl der im PSK-Projekt identifizierten Handlungsempfehlungen und Beispiele guter Praxis ist sechs Kategorien zuzuordnen. Sie können einzeln und im Zusammenspiel zu einer Verbesserung der Versorgungsbedingungen und der Versorgungsqualität im Pflegeheim beitragen und sind durch politische Grundsatzentscheidungen zu verbinden (siehe Grafik „Bausteine zur Vermeidung unnötiger Klinikeinweisungen“). Die Bausteine hängen untereinander eng zusammen. Die folgenden Beispiele zeigen Ansatzpunkte für die Umsetzung und Verknüpfung von Maßnahmen auf.
Zunächst geht es um die Verbesserung der Kompetenzen beziehungsweise die Ausweitung der Handlungsbefugnisse des Pflegepersonals. Qualifiziertes Fachpersonal ist wesentliche Grundlage für die bedarfsgerechte Versorgung von akuten Erkrankungen im Pflegeheim. Das Expertengremium hat wiederholt darauf hingewiesen, dass geriatrisch-gerontologisches Wissen für bestimmte häufiger auftretende Ursache-Folge-Muster sensibilisiert. Dieses Wissen ist Voraussetzung dafür, erste Verdachtsdiagnosen zu schärfen, um früher gegensteuern zu können. Der Einsatz von Pflegefachpersonen, die gegebenenfalls durch Fort- und Weiterbildung für das Setting im Pflegeheim und die Behandlungspflege bei akuten Erkrankungen spezialisiert sind, kann bereits einen Beitrag zur besseren Versorgung im Heim leisten und Hospitalisierungen vermeiden.
Chancen der Akademisierung nutzen.
Angesichts des Mangels an Pflegefachkräften sind gerade diese grundlegenden Schritte nicht leicht umzusetzen. Daher gehen einige Empfehlungen des Expertengremiums deutlich über die Fort- und Weiterbildung von Pflegefachpersonal hinaus. Sie weisen auf Chancen hin, die in einer Akademisierung der Pflegeberufe liegen könnten: Bachelor- und vor allem spezialisierte Masterabschlüsse – etwa für Community Health Nursing – würden die Übernahme von mehr Verantwortung bei erweiterten Handlungsbefugnissen ermöglichen und zu neuen Berufsprofilen mit besserer Vergütung führen. Die Abhängigkeiten zwischen den Handlungsempfehlungen lassen sich an diesem Beispiel gut darstellen: Eine Erweiterung der Handlungsbefugnisse für – gegebenenfalls akademisch gebildete – Pflegefachpersonen würde eine Anpassung rechtlicher Rahmenbedingungen erfordern, würde zu einer Verlagerung von Tätigkeiten zwischen Berufsgruppen führen und damit Anpassungen der Vergütungsstrukturen erwarten lassen. Die Versorgung von Patienten mit akuten Erkrankungen würde aber voraussetzen, dass notwendige Geräte und Materialien im Pflegeheim zur Verfügung stehen.
Raum und Zeit für die Kommunikation bereitstellen.
Darüber hinaus gilt es, die Kommunikation und die Kooperation zwischen den Berufsgruppen im Gesundheitswesen zu verbessern. Die Behandlung von akut erkrankten Pflegeheimbewohnern in ihrem gewohnten Umfeld erfordert neben qualifiziertem Personal auch Raum und Zeit für die notwendige Kommunikation und Kooperation zwischen den an der Versorgung Beteiligten. Dies beginnt mit morgendlichen Blitzkonferenzen zur Übergabe. Hinzukommen sollten wöchentliche Fallkonferenzen für akute Fälle. Sie können durch monatliche ethische Konferenzen ergänzt werden. Die Beteiligung weiterer Berufsgruppen – etwa von (Fach-)Ärzten, Pharmazeuten und Therapeuten – am fachlichen Austausch lässt sich mit Hilfe telemedizinischer Konsultationen ermöglichen. Die Zuschaltung von Fachleuten per Telefon oder Videokonferenz ist zwar nur eine erste Möglichkeit des Einsatzes von Telemedizin. Sie lässt sich aber rasch einführen und ist mit überschaubaren Kosten verbunden. Gleichzeitig reduziert sich damit das Infektionsrisiko. Wegezeiten und -kosten lassen sich einsparen.
Mit digitalen Anwendungen lassen sich Vitalparameter und Bilddaten, etwa von chronischen Wunden, erfassen und übertragen.
Insgesamt wäre eine engmaschigere Betreuung von akut erkrankten Pflegebedürftigen im Heim unter Einbezug von Spezialisten zu erreichen. Längst können auch Vitalparameter und Bilddaten, etwa von chronischen Wunden, durch entsprechende digitale Anwendungen erfasst und übertragen werden, um Ärzten eine bessere Datengrundlage für ihre diagnostischen und therapeutischen Entscheidungen zu geben. Die elektronische Patientenakte eröffnet die Chance, künftig Informationen zum Gesundheitszustand schneller und weniger fehlerbehaftet auszutauschen.
Vitalparameter digital übertragen.
Um telemedizinische Möglichkeiten umfassender nutzen zu können, werden infrastrukturelle Erweiterungen benötigt. Unter Einsatz von digitalen Stethoskopen, Blutdruckmessgeräten und EKG-Geräten können Pflegefachkräfte Vitaldaten erheben und online zur ärztlichen Bewertung übertragen. Laboreinrichtungen zur patientennahen Sofortdiagnostik („Point-of-Care“-Diagnostik) könnten beispielsweise bei Verdacht auf Harnwegsentzündungen Urinanalysen ermöglichen. Mobile Röntgengeräte ließen sich einsetzen, um im Fall eines Sturzes Frakturen auszuschließen.
Auch bei Verdacht auf Lungenentzündung könnten sie helfen, eine Untersuchung im Krankenhaus und den damit verbundenen Transferstress sowie weitere Risiken zu vermeiden. Aus dem Expertengremium kam die Empfehlung, im Pflegeheim einen kleinen Untersuchungsraum einzurichten, in dem Materialien und Geräte gelagert werden. Hier können auch Untersuchungen und Nachbesprechungen stattfinden.
Interne Abläufe optimieren.
Interne Prozesse in den Einrichtungen bilden einen weiteren Baustein zur Verbesserung der Versorgung im Pflegeheim. Durch die Etablierung von Standardprozessen können im Fall akuter Erkrankungen von Bewohnerinnen und Bewohnern bestimmte Abläufe planmäßig greifen. Diese berücksichtigen zum einen die Präferenzen der Erkrankten. Dies umfasst auch die Dokumentation in einer Patientenverfügung. Dazu wird künftig eine Risikobewertung im Hinblick auf Pflegeheim-sensitive Diagnosen für jeden Bewohner gehören. Zum anderen ließen sich so aber auch interne Kommunikationsabläufe und Verantwortungsebenen dokumentieren und zugänglich machen. So ist für die an der Versorgung im Pflegeheim beteiligten Pflegehilfs- und -fachkräfte stets nachvollziehbar, welche Vertretungs- und Delegationsregelungen bei bestimmten Ereignissen gelten. Für Zeiten mit reduzierter personeller Besetzung ist eine höher qualifizierte Pflegefachperson in Rufbereitschaft einzuplanen.
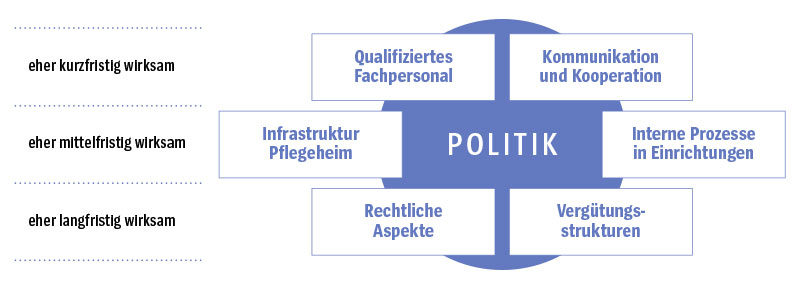
Um Bewohnerinnen und Bewohner von Pflegeheimen vor unnötigen Klinikeinweisungen zu bewahren, müssen sich Versorgungsbedingungen und -qualität verbessern. Die Empfehlungen der Expertinnen und Experten zur Vermeidung von Hospitalisierungen und damit zur Verbesserung der Versorgung von Pflegebedürftigen lassen sich sechs Bausteinen zuordnen. Die Politik steht dabei im Zentrum, denn sie kann richtungsweisend mittels Gesetzgebung, Empfehlungen und finanzieller Anreize eingreifen.
Quelle: PSK-Studiengruppe 2023
Und auch für den Fall einer doch erforderlichen Krankenhauseinweisung sind vorbereitete Überleitungsordner und Standardprozeduren wichtig, um den Ärzten und Pflegekräften im Krankenhaus die Gesundheitsdaten, Medikation und Patientenverfügung des erkrankten Heimbewohners vollständig und ohne zeitlichen Verzug bereitstellen zu können.
Rechtliche Rahmenbedingungen anpassen.
Finanzielle und rechtliche Rahmenbedingungen sind für die Umsetzung aller Handlungsempfehlungen von Bedeutung. Die Forschenden haben sie im PSK-Projekt daher als eigene Bausteine ausgewiesen. Ein Beispiel für Fehlanreize durch Vergütungsstrukturen ist die Nichtvergütung von Leerfahrten des Rettungswagens, wenn der notärztliche Dienst zum Einsatz ins Pflegeheim gerufen wird. Wenn der Notarzt dann keine Klinikeinweisung veranlasst, ist je nach Region nicht klar, wer die Kosten der Leerfahrt trägt. Auch berücksichtigt die Vergütungsstruktur für Pflegeheime die Kosten für Fort- und Weiterbildung, für Materialien und Geräte nur teilweise und wäre daher zu überprüfen. Unter die rechtlichen Aspekte fallen dann etwa die Prüfung und gegebenenfalls Anpassung bestehender Richtlinien zur Übertragung heilkundlicher Kompetenzen an Pflegefachpersonen und die stärkere Berücksichtigung der Fort- und Weiterbildungsverpflichtung der Pflegeeinrichtungen zur Qualifikation des Pflegefachpersonals in geriatrisch-gerontologischen heilkundlichen Fragen.
Vermeidungspotenzial bei Herzinsuffizienz und Diabetes.
Anhand von Fallbeispielen haben die Forschenden im PSK-Projekt skizziert, wie Interventionen bei bestimmten Erkrankungen dazu beitragen können, dass weniger Pflegeheimbewohner den Risiken einer Krankenhauseinweisung ausgesetzt werden.
Die Telemedizin unterstützt den fachlichen Austausch.
Herzinsuffizienz gehört zu den Diagnosen, die bei Pflegeheimbewohnern häufig zu einer Krankenhauseinweisung führen. Im Jahr 2017 entfielen darauf rund 34.000 Krankenhausfälle, die zu Ausgaben von rund 123 Millionen Euro geführt haben. Nach Einschätzung des PSK-Expertengremiums könnten 75 Prozent dieser Einweisungen bei guter Versorgung im Heim vermieden werden. Telemedizin kann hier einen wichtigen Beitrag leisten, denn ein Monitoring der Vitalparameter per App ermöglicht die Übertragung von Daten an den behandelnden (Haus-)Arzt und erlaubt eine schnelle Reaktion bei Auffälligkeiten oder Zustandsveränderungen. Ein weiteres Fallbeispiel zeigt auf, wie die Einrichtung eines eigenen kleinen Labors im Heim oder die Kooperation mit einem mobilen Labor in der Region engmaschigere Kontrollen und früheres therapeutisches Eingreifen bei Diabetes Typ 2 (sogenannter Alterszucker) ermöglicht. 11.000 Krankenhausfälle gingen im Jahr 2017 auf diese Diagnose zurück. Sie führten zu Ausgaben von rund 45 Millionen Euro. Nach Einschätzung des PSK-Expertengremiums wären 90 Prozent der Krankenhauseinweisungen wegen Diabetes Typ 2 aus dem Pflegeheim vermeidbar.
PSK-Katalog sensibilisiert die beteiligten Professionen.
In der Vergangenheit haben Wissenschaftlerinnen und Wissenschaftler eine Reihe von Forschungs- und Pilotprojekten zur Reduzierung von Krankenhauseinweisungen aus dem Pflegeheim umgesetzt. Insofern gibt es international und auch in Deutschland viel Wissen über typische Probleme, die zur großen Zahl der Krankenhauseinweisungen aus dem Pflegeheim führen. Auch liegen zahlreiche Empfehlungen vor, die zu einer Verringerung der Zahl vermeidbarer Klinikaufenthalte von Heimbewohnern beitragen können. Das PSK-Projekt hat die Größenordnung des Problems sichtbar gemacht: Jede dritte Hospitalisierung aus dem Pflegeheim in Deutschland wäre bei Optimierung der Versorgung im Pflegeheim vermeidbar.
- Pflegeheim-sensitive Krankenhausfälle
- Gemeinsamer Bundesausschuss: PSK – Bedarfsgerechte Versorgung von Pflegeheimbewohnern durch Reduktion Pflegeheim-sensitiver Krankenhausfälle
- Sabine Bohnet-Joschko, Maria Paula Valk-Draad, Timo Schulte, Oliver Groene: Nursing home-sensitive conditions: analysis of routine health insurance data and modified Delphi analysis of potentially avoidable hospitalizations. F1000Research, 2022. Online-Zugang
- Maria Paula Valk-Draad, Katja Stahl, Christel Bienstein, Hans-Jürgen Heppner, Andreas Sönnichsen, Hagen Sjard Bachmann, Petra Thuermann, Oliver Groene, Paula Zietzsch, Helmut Hildebrandt, Thomas Klie, Sabine Bohnet-Joschko: Pflegeheim-sensitive Krankenhausfälle und Ansätze zur Verringerung der Hospitalisierung von Pflegeheimbewohnerinnen und -bewohnern. Bundesgesundheitsblatt. Gesundheitsforschung – Gesundheitsschutz, 2023. Online-Zugang
- Antje Schwinger, Kathrin Jürchott, Susann Behrendt, Felipe Argüello Guerra, Constance Stegbauer, Gerald Willms, Jürgen Klauber: Krankenhausaufenthalte von Pflegeheimbewohnenden am Lebensende: Eine empirische Bestandsaufnahme. In: Pflege-Report 2022. Springer Verlag (Open-Access-Publikation)
Die Erkenntnisse des PSK-Projektes zeigen auf, bei welchen Diagnosegruppen ein hohes Vermeidungspotenzial besteht. Der PSK-Katalog sensibilisiert alle an der Versorgung von Pflegeheimbewohnern beteiligten Professionen für die Chance, bei diesen Diagnosen Klinikeinweisungen zu vermeiden. Die Ergebnisse machen zudem deutlich, dass die Problemstrukturen hochkomplex sind. Neben den Betreibern von Einrichtungen im Gesundheitswesen und Leistungserbringern müssen auch Politik und Kostenträger kooperieren, um über Regelwerke und Anreizstrukturen nachhaltig Verbesserungen zu erreichen. Das Ziel muss sein, die Zahl unnötiger Klinikaufenthalte von Pflegeheimbewohnerinnen und -bewohnern spürbar zu senken.