Kostspielige Konstruktionsfehler
Gut 25 Jahre nach der Einführung der Pflegeversicherung ist der fünfte und jüngste Zweig der Sozialversicherung dringend reformbedürftig. Steigende Kosten stellen Versicherte, Sozialhilfeträger und Pflegekassen vor wachsende Probleme. Stefan Greß und Christian Jesberger ziehen Bilanz.
Die Pflegeversicherung weist Konstruktionsfehler auf, deren Auswirkungen zunehmend offensichtlich werden. Die Folge sind rasant steigende Eigenanteile für Pflegebedürftige in der stationären Pflege und eine zunehmende finanzielle Belastung für die Sozialhilfeträger. Eine Reform der Pflegefinanzierung ist überfällig. Die Finanzierungsoptionen sind allerdings ebenso begrenzt wie in der Krankenversicherung. Eine echte Strukturreform ist daher derzeit eher nicht zu erwarten.
Politische Kompromisse von Anfang an.
Ein kurzer Blick zurück ist sinnvoll, um die zentralen politischen Ziele bei der Einführung der Pflegeversicherung im Jahr 1995 in Erinnerung zu rufen. Bis zu diesem Zeitpunkt waren Leistungen der ambulanten und stationären Pflege nicht durch eine Sozialversicherung abgedeckt. Pflegebedürftige mussten die notwendigen Leistungen entweder privat finanzieren oder eine Kostenübernahme bei den örtlichen Sozialhilfeträgern beantragen, die mit einer oftmals als entwürdigend empfundenen Bedürftigkeitsprüfung verbunden war. Zentrales Ziel der Einführung der Pflegeversicherung war, dass die Versicherten Ansprüche auf Pflegeleistungen erwerben und nicht mehr in nennenswertem Umfang auf Zahlungen der Sozialhilfe angewiesen sein sollten. Gleichzeitig sollten damit auch die Sozialhilfeträger finanziell entlastet werden.
Die Umsetzung dieser Ziele war durch politische Kompromisse geprägt. Ambulante Pflegeleistungen sollten in erheblichem Umfang durch eine Geldleistung in Form des Pflegegelds finanziert werden und damit im Vergleich zu Sachleistungen die Pflegeversicherung finanziell entlasten. Auch in der stationären Pflege hatte der Gesetzgeber von Anfang an die Finanzen im Blick. Die Pflegeversicherung sollte ausschließlich die pflegebedingten Kosten finanzieren, die Pflegebedürftigen für Unterkunft und Verpflegung aufkommen. Die Investitionskosten für den Aufbau der notwendigen pflegerischen Infrastruktur sollten primär die Bundesländer tragen. Schließlich wurden die Sozialhilfeträger durch die Einführung der Pflegeversicherung massiv entlastet. Die Entwicklung seit Einführung der Pflegeversicherung zeigt jedoch, dass sich die Pflegebedürftigen nicht einmal auf dieses eingeschränkte Leistungsversprechen der Pflegeversicherung verlassen konnten (siehe Grafik „Finanzielle Belastung der Pflegebedürftigen wächst“).
Leistungsversprechen wird ausgehöhlt.
Wie vom Gesetzgeber beabsichtigt, lagen die Eigenanteile für die pflegebedingten Kosten in der stationären Pflege bei der Einführung der Pflegeversicherung im Jahr 1995 fast bei Null. Das hat sich im Zeitablauf geändert. Im Jahr 2021 lag der einrichtungseinheitliche Eigenanteil im Bundesdurchschnitt bei 873 Euro. Hinzu kamen die Eigenanteile für Unterkunft und Verpflegung in Höhe von 791 Euro sowie ein Eigenanteil für die Investitionskosten von 461 Euro. Der Eigenanteil belief sich somit im Durchschnitt auf insgesamt 2.125 Euro.

Etwa ein Drittel der Pflegebedürftigen ist auf Zahlungen der Sozialhilfeträger
im Rahmen der Hilfe zur Pflege angewiesen.
Die Ursachen für diese Entwicklung liegen auf der Hand. Steigende Kosten in der stationären Pflege – vor allem durch eine verbesserte Personalausstattung und steigende Vergütungen für die Pflegekräfte – führen automatisch zu steigenden Eigenanteilen, weil keine automatisierte Dynamisierung der Leistungen für die Pflegebedürftigen vorgesehen ist. Die Versicherten in der Pflegeversicherung werden durch diesen Mechanismus vor Beitragssatzanstiegen geschützt, Pflegebedürftige und Sozialhilfeträger jedoch belastet. Das ursprüngliche Leistungsversprechen der Pflegeversicherung wird auf diese Weise nach und nach ausgehöhlt. Die Entwicklung der Eigenanteile für die Investitionskosten zeigt zudem, dass die Bundesländer ihrer im SGB XI gesetzlich normierten Pflicht zur Finanzierung der Investitionskosten nur sehr unzureichend nachkommen. Letztlich müssen die Pflegebedürftigen einen erheblichen Anteil der Investitionskosten selbst finanzieren. Diese Faktoren haben dazu geführt, dass mittlerweile wieder etwa ein Drittel der Pflegebedürftigen auf Zahlungen der Sozialhilfeträger im Rahmen der Hilfe zur Pflege angewiesen ist.
Selektionseffekte schwächen Finanzierungsbasis.
Ein folgenreicher Konstruktionsfehler bei der Einführung der Pflegeversicherung war die Übernahme des dualen Finanzierungssystems aus der Krankenversicherung. Die gesetzliche Pflegeversicherung besteht seither aus der Sozialen Pflegeversicherung (SPV) und der Privaten Pflegepflichtversicherung (PPV). In der Regel besteht in der Pflegeversicherung kein eigenständiges Wahlrecht, sodass der Versicherungsstatus in der Krankenversicherung auch den Versicherungsstatus in der Pflegeversicherung bestimmt. Auf diese Weise entstehen zwar – im Unterschied zur Krankenversicherung – immerhin keine Anreize zur bevorzugten Behandlung von Versicherten in der PPV, weil die Leistungsansprüche und Vergütungsmechanismen identisch sind. Die aus der Krankenversicherung bekannten Selektionseffekte sind jedoch auch für die Pflegeversicherung relevant. In der Krankenversicherung führt die doppelte Risikoselektion zulasten der GKV dazu, dass die hier Versicherten ein deutlich niedrigeres Einkommen und einen schlechteren Gesundheitszustand haben als privat Versicherte. Diese Selektionseffekte setzen sich in der Pflegeversicherung fort. Das niedrigere Durchschnittseinkommen in der SPV schwächt die Finanzierungsbasis in diesem Zweig der Pflegeversicherung. Auch auf der Leistungsseite ist der Selektionseffekt deutlich zu erkennen (siehe Grafik „Schieflage in der Pflegeversicherung“).
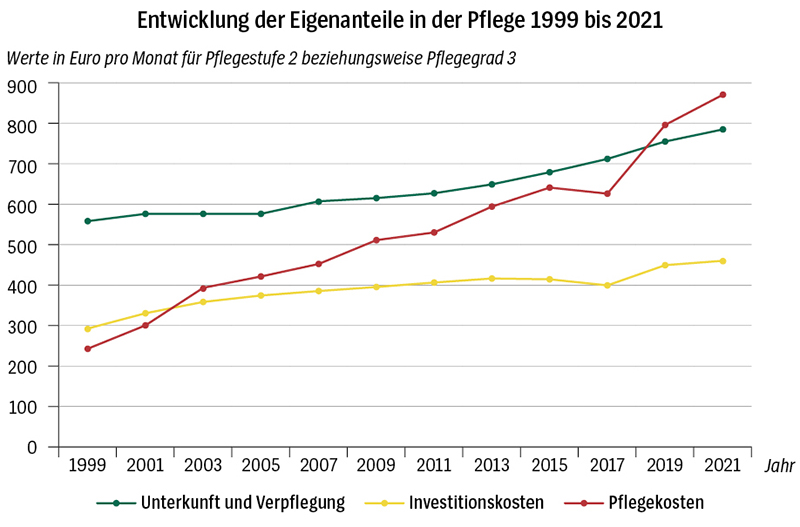
Mit der 1995 eingeführten Pflegeversicherung sollten die Pflegebedürftigen bei der Finanzierung der Pflege nicht mehr in nennenswertem Umfang auf Zahlungen der Sozialhilfe angewiesen sein. Der massive Anstieg der Eigenanteile auf durchschnittlich 2.125 Euro im Jahr 2021 hat aber dazu geführt, dass derzeit wieder etwa ein Drittel der Pflegebedürftigen auf Zahlungen der Sozialhilfeträger angewiesen ist.
Quelle: Rothgang/Müller 2021
Die Pflegeprävalenz ist in der sozialen Pflegeversicherung seit dem Jahr 2005 konstant doppelt so hoch wie in der privaten. Ähnliches gilt für die Fallschwere. Auch die Kosten pro Fall sind in der SPV etwa doppelt so hoch wie in der PPV. Beide Indikatoren haben sich im Laufe der Zeit nur geringfügig angenähert; die Auswirkungen dieses Selektionseffekts sind also relativ stabil. Zwar weist die PPV daneben im Vergleich zur SPV eine günstigere Altersstruktur auf, die einen Teil der Unterschiede erklären könnte. Allerdings liegen die Pflegeprävalenzen über alle Altersgruppen hinweg in der PPV unterhalb der Pflegeprävalenzen in der SPV. Als Konsequenz des Selektionseffekts haben sich zwei unterschiedlich zusammengesetzte Risikopools gebildet. Der Risikopool in der SPV ist finanziell weniger leistungsfähig, hat aber gleichzeitig deutlich höhere Ausgabenrisiken. In der PPV verhält es sich genau umgekehrt.
Sockel-Spitze-Tausch nicht umgesetzt.
Der starke Anstieg der Eigenanteile zeichnete sich bereits zum Ende der letzten Legislaturperiode ab. Im November 2020 veröffentlichte das Bundesgesundheitsministerium (BMG) ein Eckpunktepapier, dessen gesetzliche Realisierung eine grundsätzliche Änderung des Finanzierungsmechanismus in der Pflegeversicherung nach sich gezogen hätte. Gegenstand des Papiers war vor allem der sogenannte Sockel-Spitze-Tausch. Bislang finanziert die Pflegeversicherung in der stationären Versorgung einen gesetzlich festgelegten Sockel von Kosten. Die Kosten oberhalb dieses Sockels, die Spitze, müssen von den Pflegebedürftigen finanziert werden. Bei einem Sockel-Spitze-Tausch wird dieses Verhältnis umgekehrt: Die Pflegebedürftigen finanzieren einen gesetzlich festgelegten Kostensockel, und dies gegebenenfalls sogar nur für eine begrenzte Karenzzeit. Die Spitze hingegen wird dann von der Pflegeversicherung finanziert, sodass die Versichertengemeinschaft das Risiko des Kostenwachstums trägt.
Das Eckpunktepapier des BMG sah keine vollständige Übernahme der pflegebedingten Kosten durch die Pflegeversicherung vor. Die Eigenanteile für die pflegebedingten Kosten sollten allerdings auf 700 Euro pro Monat für einen Zeitraum von 36 Monaten begrenzt werden. Ein solcher Sockel-Spitze-Tausch, verbunden mit der Karenzzeit, hätte es den Pflegebedürftigen deutlich erleichtert, die pflegebedingten Kosten durch individuelles Sparen oder private Pflegezusatzversicherungen zu finanzieren. Vorgesehen war auch, dass die Pflegebedürftigen aus Mitteln der Bundesländer um 100 Euro pro Monat bei den Investitionskosten entlastet werden. Durch diese Maßnahme wäre allein im Jahr 2022 die Summe der Eigenanteile im Vergleich zum Jahr 2021 um knapp vier Milliarden Euro gesunken, berechneten Heinz Rothgang und weitere Forschende am „socium Forschungszentrum Ungleichheit und Sozialpolitik“ der Universität Bremen (siehe Lese- und Webtipps).
Eine Umsetzung dieses Eckpunktepapiers hätte nicht nur die Pflegebedürftigen dauerhaft entlastet, sondern auch den Anteil der Pflegebedürftigen mit Sozialhilfebezug bis 2025 auf unter 25 Prozent gesenkt. Die Ausgaben der Pflegeversicherung wären im Gegenzug im Jahr 2022 um etwa sechs Milliarden Euro angestiegen, was einem Anstieg des Beitragssatzes um etwa 0,4 Beitragssatzpunkte entspräche. Das prognostizierte weitere Ausgabenwachstum hätte sich bis zum Jahr 2025 auf weitere fünf Milliarden Euro belaufen. Diese – in Zeiten der im Koalitionsvertrag der Großen Koalition vereinbarten Sozialgarantie nicht refinanzierbaren – Finanzwirkungen auf die Pflegeversicherung und der daraus resultierende Widerstand in der Unionsfraktion waren der Grund dafür, warum der Sockel-Spitze-Tausch nicht realisiert wurde.
Vorübergehende Entlastung durch kleine Pflegereform.
An die Stelle des Sockel-Spitze-Tausches traten im weiteren Gesetzgebungsverfahren des Gesundheitsversorgungs-Weiterentwicklungsgesetzes (GVWG) sogenannte Leistungszuschläge für stationär Pflegebedürftige. Diese werden seit Beginn des Jahres 2022 gezahlt und sind abhängig von der Bezugsdauer vollstationärer Leistungen. Im ersten Jahr fällt die Entlastung für die Pflegebedürftigen mit fünf Prozent vergleichsweise moderat aus, im zweiten und dritten Jahr steigt sie auf 25 beziehungsweise 40 Prozent, bei einer Bezugsdauer von mehr als drei Jahren auf 70 Prozent. Parallel dazu hat der Gesetzgeber die eigentlich für 2021 vorgesehene Dynamisierung der Leistungen ausgesetzt.
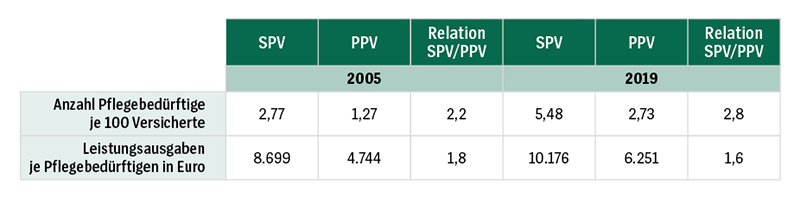
Die aus der Krankenversicherung bekannten Selektionseffekte setzen sich in der Pflegeversicherung fort. Auch hier haben die Versicherten in der Sozialen Pflegeversicherung (SPV) ein deutlich niedrigeres Einkommen und einen schlechteren Gesundheitszustand als die in der privaten Pflegeversicherung (PPV). Sowohl die Zahl der Pflegebedürftigen je 100 Versicherte als auch die Kosten pro Fall liegen in der SPV deutlich höher als in der PPV.
Quellen: Haun/Jacobs 2021
Im Gegensatz zum ursprünglich angestrebten Sockel-Spitze-Tausch wird durch die kleine Pflegereform kein Systemwechsel bei der Finanzierung der stationären pflegebedingten Kosten realisiert. Die Pflegeversicherung muss lediglich einen Teil des Kostenrisikos der pflegebedingten Kosten übernehmen. Insofern sind die finanziellen Konsequenzen des GVWG nicht überraschend. Der Anteil der Pflegebedürftigen mit Sozialhilfebezug sinkt demnach im Jahr 2022 von etwa 35 auf gut 30 Prozent, wird aber spätestens im Jahr 2025 wieder das Niveau aus dem Jahr 2021 erreichen. Die Summe der zu zahlenden Eigenanteile sinkt durch die Einführung der Leistungszuschläge im Jahr 2022 zunächst um etwa zwei Milliarden Euro. In den Folgejahren kompensieren absehbare Ausgabenzuwächse aufgrund steigender Personalkosten die Entlastungswirkungen, sodass auch hier voraussichtlich drei Jahre nach der Einführung der Leistungszuschläge das Ausgangsniveau der Eigenanteile aus dem Jahr 2021 wieder erreicht sein wird. Die Belastung der Pflegeversicherung fällt im Vergleich zu einer Einführung des Sockel-Spitze-Tausches geringer aus. Für das Jahr 2022 werden Ausgabenzuwächse in Höhe von gut vier Milliarden Euro prognostiziert, bis zum Jahr 2025 kommen weitere 2,5 Milliarden hinzu.
Als zusätzliche Finanzierungsquelle sieht das GVWG erstmals einen steuerfinanzierten Bundeszuschuss in Höhe von einer Milliarde Euro pro Jahr vor. Damit wird zumindest ein Teil der Ausgabensteigerungen in der SPV erstmals nicht auf die Versichertengemeinschaft, sondern die gesamte Bevölkerung abgewälzt. Außerdem wurde der Beitragssatz für kinderlose Versicherte um 0,1 Beitragssatzpunkte angehoben. Diese Maßnahme entspricht zusätzlichen Beitragseinnahmen von 400 Millionen Euro pro Jahr. Diese Zahlen zeigen, dass die Leistungszuschläge nicht hinreichend gegenfinanziert sind. Insofern überrascht es nicht, dass die Pflegeversicherung das erste Halbjahr 2022 mit einem Defizit von zwei Milliarden Euro abgeschlossen hat und als Konsequenz zur Liquiditätssicherung ein Darlehen in Höhe von einer Milliarde Euro beim Bund aufnehmen musste.
Begrenzte Finanzierungsoptionen.
Den bisher skizzierten Reformbedarf hat die aktuelle Bundesregierung in ihrem Koalitionsvertrag zumindest in Teilen aufgegriffen. Demnach sollen die Eigenanteile in der stationären Pflege begrenzt und planbar gemacht und die angesprochenen Leistungszuschläge in ihrer Wirkung beobachtet werden. Zudem gibt es einen Prüfauftrag für eine weitere Senkung der Eigenanteile. Konkret wurde vereinbart, die Ausbildungskostenumlage aus den Eigenanteilen herauszunehmen. Versicherungsfremde Leistungen wie die Rentenbeiträge für pflegende Angehörige sollen aus Steuermitteln finanziert werden. Der Koalitionsvertrag sieht außerdem vor, dass die Behandlungspflege in der stationären Versorgung künftig pauschal von der gesetzlichen Krankenversicherung finanziert wird. Außerdem soll der Beitragssatz zur Sozialen Pflegeversicherung moderat angehoben werden.
Der Bundesgesundheitsminister hat angekündigt, dass eine konkrete Umsetzung dieser Vereinbarungen aus dem Koalitionsvertrag in Form eines Eckpunktepapiers oder eines Gesetzentwurfs noch im Jahr 2022 erfolgen soll. Der Konkretisierungsbedarf ist erheblich. Er beginnt schon bei der Formulierung, dass die Höhe der Eigenanteile begrenzt und planbar gemacht werden soll. Gemeint ist damit vermutlich der Eigenanteil, der für die pflegebedingten Kosten aufzubringen ist. Dieses Ziel ist letztlich nur durch die Realisierung eines Sockel-Spitze-Tausches zu erreichen. Im weiteren Verfahren müsste dann noch auf der politischen Ebene entschieden werden, wie hoch der zumutbare Eigenanteil für Pflegebedürftige ist und für welchen Zeitraum den Pflegebedürftigen dieser Eigenanteil zuzumuten ist. Zu berücksichtigen sind zudem die absehbaren Auswirkungen auf die Ausgaben für die Hilfe zur Pflege. Sehr konkret ist immerhin die vorgesehene Entlastung der Eigenanteile von den Ausbildungskosten. Laut Antje Schwinger vom Wissenschaftlichen Institut der AOK (WIdO) würden die Eigenanteile für die pflegebedingten Kosten in der Folge um etwa 80 Euro pro Pflegebedürftigen und Monat sinken. Gleichzeitig würde die Versichertengemeinschaft in der Sozialen Pflegeversicherung um etwa 0,7 Milliarden Euro pro Jahr belastet.
Investitions- und Energiekosten als zentrale Herausforderungen.
Die Eigenanteile für Investitionskosten sowie für Unterkunft und Verpflegung wurden im Koalitionsvertrag nicht separat thematisiert. Hier stellen sich für die Bundesregierung zwei Herausforderungen. Zum einen ist es bislang nicht gelungen, die Länder zu einer erhöhten Finanzierungsverantwortung zu bewegen. Die bisherigen Initiativen hatten eher appellativen Charakter. Zum anderen ist noch völlig ungeklärt, wie die auch für stationäre Pflegeeinrichtungen massiv steigenden Energiekosten refinanziert werden sollen. Hier besteht die ernstzunehmende Gefahr, dass Entlastungen bei den Eigenanteilen für pflegebedingte Kosten durch zusätzliche Belastungen bei den Eigenanteilen für Unterkunft und Verpflegung überkompensiert werden.
- Bundesministerium für Gesundheit (2020): Pflegeversicherung neu denken: Eckpunkte der Pflegereform 2021. Stand: 4.11.2020. Berlin
- Heinz Rothgang, Dominik Domhoff (2021). Beitragssatzeffekte und Verteilungswirkungen der Einführung einer „Solidarischen Gesundheits- und Pflegeversicherung“. Bremen, Gutachten im Auftrag der Bundestagsfraktion DIE LINKE.
- Heinz Rothgang, Franziska Heinze, Thomas Kalwitzki (2021): Zur Notwendigkeit einer Finanzreform der Pflegeversicherung jenseits der „kleinen Pflegereform“ des GVWG. Gesundheits- und Sozialpolitik (G&S) 75 (4–5): S. 19–28
- Antje Schwinger (2021): Die Langzeitpflege nach der Wahl: Kommt sie nun, die „große Pflegereform“? Gesundheits- und Sozialpolitik (G&S) 75 (6): S. 50–57
Der geplante erhöhte Bundeszuschuss zur Finanzierung der Rentenbeiträge für pflegende Angehörige entspricht Mehreinnahmen in Höhe von etwa 2,7 Milliarden Euro. Die Realisierung dieser Maßnahme ist kein Selbstläufer. Der Bundesfinanzminister war schon in der GKV äußerst zögerlich bei der Gewährung zusätzlicher Bundesmittel, obgleich es auch hier entsprechende Vereinbarungen im Koalitionsvertrag gab. Von den Mehreinnahmen sind zudem noch die Mehrausgaben für die Finanzierung der Ausbildungsumlage (700 Millionen Euro) und für die ebenfalls im Koalitionsvertrag beschlossene Dynamisierung des Pflegegelds (200 Millionen Euro) abzuziehen. Der verbleibende Saldo reicht noch nicht einmal aus, um die durch die Leistungszuschläge des GVWG ausgelöste Finanzierungslücke in Höhe von etwa 2,6 Milliarden Euro zu schließen.
Nullsummenspiel in der Sozialversicherung.
Weitgehend unstrittig war bisher die pauschale Finanzierung der Behandlungspflege in der stationären Langzeitpflege aus den Mitteln der Krankenversicherung. Allerdings ist bisher ungeklärt, wie die ebenfalls mit strukturellen Defiziten kämpfende GKV diese Zusatzausgaben finanzieren soll. Bei Zustandekommen dieses Transfers – eines Nullsummenspiels zwischen zwei Zweigen der Sozialversicherung – würde die Soziale Pflegeversicherung etwa zwei Milliarden Mehreinnahmen verbuchen können. Die ebenfalls denkbare Nutzung dieser Finanzmittel zur Entlastung der Eigenanteile ist vor dem Hintergrund der finanziellen Situation der Sozialen Pflegeversicherung äußerst unwahrscheinlich. Im Idealfall verbleibt gut eine Milliarde Euro zusätzlicher Finanzmittel, die allerdings schon im Jahr 2023 durch zusätzliche Ausgaben für Leistungszuschläge aufgezehrt werden würde.
Die angestrebte Entlastung bei den Eigenanteilen müsste folglich über Beitragssatzerhöhungen finanziert werden. Als Finanzierungsalternative wurden in der Vergangenheit wiederholt eine Reform der PPV-Finanzierung und ein daraus resultierender Finanzierungsbeitrag der Versicherten in der PPV vorgeschlagen. Würden die Versicherten in der PPV nach den gleichen Prinzipien zu Beiträgen herangezogen wie die Versicherten in der SPV, so würden einem Gutachten aus dem Jahr 2021 zufolge bei der derzeitigen Versichertenstruktur zusätzliche Finanzmittel in Höhe von etwa fünf Milliarden Euro generiert. Diese Mittel könnten für eine Stabilisierung beziehungsweise Senkung der Eigenanteile in der SPV verwendet werden und ließen sich durch die vom Bundesverfassungsgericht postulierte Ausgewogenheit der Lastenverteilung bei der Einführung einer Pflegevolksversicherung in Gestalt von zwei Versicherungszweigen rechtfertigen. Zusätzliche Einnahmen durch eine Verbreiterung der Beitragsbasis sind in dieser Berechnung noch gar nicht berücksichtigt. Grundsätzlich könnten die genannten Aspekte auch durch eine zunehmende Finanzierung aus Steuermitteln erreicht werden. Allerdings sind die Erfahrungen einer Steuerfinanzierung im Rahmen der Sozialversicherung bislang nicht nur positiv ausgefallen. Hinzu kommt, dass eine ausschließliche Subventionierung der SPV aus Steuermitteln in größerem Umfang nur auf einer vergleichsweise schwachen argumentativen Basis stehen würde. Eine Umsetzung dieser Maßnahmen ist jedoch bei einer Regierungsbeteiligung der FDP ohnehin schwer vorstellbar.
Literatur bei den Verfassern